Thuốc lá gây ra hơn 15 tác hại nghiêm trọng đến sức khỏe con người, ảnh hưởng đến hầu hết các hệ thống cơ quan trong cơ thể từ hệ hô hấp, tim mạch đến hệ sinh sản và miễn dịch. Những tác hại này không chỉ xuất hiện ngay lập tức mà còn tích lũy theo thời gian, dẫn đến các bệnh lý mãn tính và ung thư gây tử vong cao. Đặc biệt, thuốc lá được xác định là nguyên nhân trực tiếp của hơn 25 loại bệnh nguy hiểm khác nhau.
Thuốc lá gây hại cho sức khỏe thông qua cơ chế tấn công đa chiều, bắt đầu từ việc giải phóng hơn 7.000 hóa chất độc hại vào cơ thể, trong đó có ít nhất 70 chất được xác nhận là tác nhân gây ung thư. Các chất độc này xâm nhập và phá hủy tế bào, gây viêm mãn tính, đột biến gen và suy giảm chức năng của các cơ quan. Quan trọng hơn, tác hại của thuốc lá không chỉ giới hạn ở người hút trực tiếp mà còn ảnh hưởng nghiêm trọng đến những người hút thuốc thụ động.
Thuốc lá có mối liên hệ chặt chẽ với ung thư phổi, với bằng chứng khoa học khẳng định người hút thuốc có nguy cơ mắc ung thư phổi cao gấp 15-30 lần so với người không hút. Cơ chế gây ung thư bắt nguồn từ việc các chất độc trong khói thuốc làm tổn thương tế bào phổi, dẫn đến đột biến gen và hình thành khối u ác tính. Đáng chú ý, nguy cơ ung thư phổi tăng lên theo số năm hút thuốc và số lượng thuốc lá tiêu thụ mỗi ngày.
Sau đây, chúng ta sẽ cùng khám phá chi tiết 15+ tác hại nghiêm trọng của thuốc lá được phân loại theo từng hệ thống cơ quan, giúp bạn có cái nhìn toàn diện về mức độ nguy hiểm của thói quen hút thuốc lá.
Thuốc Lá Gây Hại Cho Sức Khỏe Như Thế Nào?
Tác hại của thuốc lá đối với sức khỏe là quá trình các chất độc hại trong khói thuốc xâm nhập và gây tổn thương cho các tế bào, mô và cơ quan trong cơ thể, dẫn đến hàng loạt bệnh lý nguy hiểm và làm giảm tuổi thọ. Cơ chế gây hại bắt đầu khi hơn 7.000 hóa chất trong khói thuốc đi vào cơ thể qua đường hô hấp, trong đó có ít nhất 70 chất được xác định là tác nhân gây ung thư.

Cụ thể hơn, các chất độc hại chính trong thuốc lá bao gồm Nicotine – chất gây nghiện mạnh làm tăng huyết áp và nhịp tim; Tar – nhựa thuốc lá bám vào phổi gây ung thư; Carbon Monoxide – chiếm chỗ của oxy trong máu làm giảm oxy đến các mô; và Formaldehyde – chất bảo quản gây kích ứng và ung thư đường hô hấp. Những chất này tác động đồng thời, gây viêm mãn tính, tổn thương DNA và rối loạn chức năng tế bào.
Theo Tổ chức Y tế Thế giới (WHO), thuốc lá giết chết hơn 8 triệu người mỗi năm trên toàn cầu, trong đó có 1,2 triệu người tử vong do hút thuốc thụ động. Tại Việt Nam, mỗi năm có khoảng 40.000 người tử vong do các bệnh liên quan đến thuốc lá, tương đương với hơn 100 người chết mỗi ngày. Đặc biệt, thuốc lá là nguyên nhân của 25% số ca tử vong do ung thư trên toàn thế giới.
Thuốc Lá Có Gây Ung Thư Phổi Không?
CÓ – thuốc lá chính là nguyên nhân hàng đầu gây ung thư phổi với bằng chứng khoa học rõ ràng từ hàng nghìn nghiên cứu trên toàn thế giới xác nhận mối liên hệ nhân quả trực tiếp giữa việc hút thuốc và sự phát triển của ung thư phổi. Nguy cơ này xuất phát từ việc các chất gây ung thư trong khói thuốc tiếp xúc trực tiếp với mô phổi, gây tổn thương tế bào và dẫn đến đột biến ác tính.
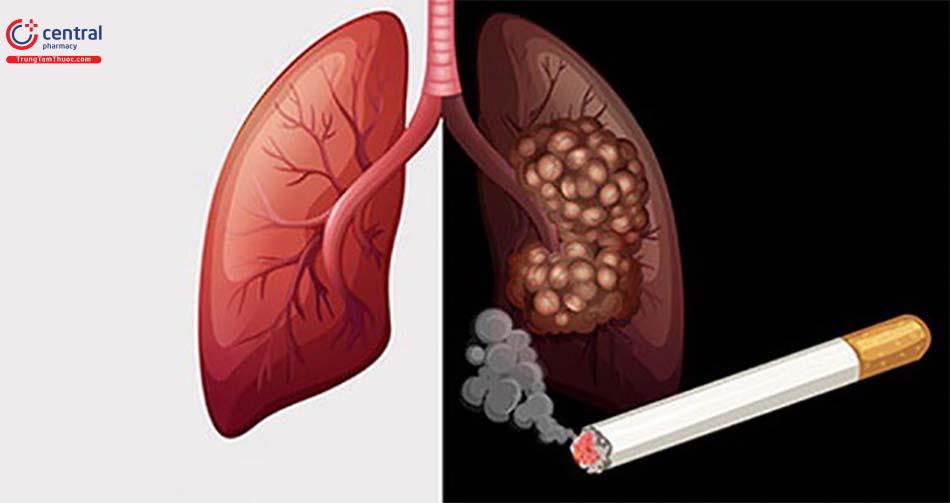
Để minh họa, tỷ lệ ung thư phổi ở người hút thuốc cao hơn 15-30 lần so với người không hút thuốc, và khoảng 85-90% các trường hợp ung thư phổi có liên quan trực tiếp đến thuốc lá. Nguy cơ này tăng lên theo số năm hút thuốc và số lượng thuốc lá tiêu thụ mỗi ngày, với những người hút trên 1 gói/ngày có nguy cơ cao gấp 25-30 lần so với người không hút.
Các loại ung thư phổi do thuốc lá chủ yếu bao gồm ung thư phổi tế bào nhỏ (SCLC) chiếm 10-15% các trường hợp và có liên quan chặt chẽ với hút thuốc, cùng ung thư phổi không tế bào nhỏ (NSCLC) chiếm 85-90% với các dạng chính là ung thư biểu mô tuyến, ung thư biểu mô tế bào vảy và ung thư biểu mô tế bào lớn. Quá trình phát triển ung thư phổi trải qua nhiều giai đoạn từ tổn thương tiền ung thư, ung thư tại chỗ, xâm lấn khu trú cho đến di căn xa, với thời gian ủ bệnh có thể kéo dài 10-30 năm.
Theo Hiệp hội Ung thư Hoa Kỳ, ung thư phổi là nguyên nhân gây tử vong do ung thư hàng đầu ở cả nam và nữ, với ước tính khoảng 130.000 ca tử vong mỗi năm chỉ riêng tại Hoa Kỳ. Trên toàn cầu, ung thư phổi chiếm 18% tổng số ca tử vong do ung thư, và thuốc lá là thủ phạm chính trong đa số các trường hợp này.
15+ Tác Hại Nghiêm Trọng Của Thuốc Lá Đến Sức Khỏe Là Gì?
Có hơn 15 tác hại nghiêm trọng của thuốc lá đến sức khỏe được phân loại theo 3 nhóm chính: hệ hô hấp và phổi, hệ tim mạch, và các cơ quan khác trong cơ thể dựa trên cơ chế tác động và vị trí ảnh hưởng. Những tác hại này xuất hiện ở hầu hết các hệ thống cơ quan, từ những tổn thương trực tiếp tại đường hô hấp đến những ảnh hưởng gián tiếp lên hệ tuần hoàn, tiêu hóa, sinh sản và thần kinh.

Dưới đây là danh sách chi tiết các tác hại nghiêm trọng của thuốc lá được phân nhóm theo hệ thống cơ quan để giúp bạn hình dung rõ hơn về mức độ ảnh hưởng toàn diện của thuốc lá đến sức khỏe con người:
Những Tác Hại Của Thuốc Lá Đến Hệ Hô Hấp Và Phổi
Hệ hô hấp và phổi là cơ quan chịu tác động trực tiếp và nặng nề nhất từ khói thuốc lá, với 6 tác hại chính bao gồm ung thư phổi, bệnh phổi tắc nghẽn mãn tính (COPD), viêm phế quản mãn tính, khí phế thũng, giảm chức năng phổi và tăng nguy cơ nhiễm trùng đường hô hấp. Những tổn thương này phát triển do khói thuốc tiếp xúc trực tiếp với niêm mạc đường hô hấp, gây viêm, phá hủy cấu trúc phế nang và suy giảm khả năng tự bảo vệ của phổi.
Tác hại #1: Ung thư phổi phát triển khi các chất gây ung thư trong khói thuốc làm tổn thương DNA của tế bào phổi, dẫn đến đột biến và hình thành khối u ác tính. Theo Hiệp hội Ung thư Hoa Kỳ, người hút thuốc có nguy cơ tử vong do ung thư phổi cao gấp 25 lần so với người không hút, và khoảng 80% ca tử vong do ung thư phổi ở phụ nữ có liên quan đến thuốc lá.
Tác hại #2: Bệnh phổi tắc nghẽn mãn tính (COPD) là tình trạng tắc nghẽn luồng khí thở ra không hồi phục hoàn toàn, bao gồm viêm phế quản mãn tính và khí phế thũng. Thuốc lá là nguyên nhân của 85-90% các trường hợp COPD, với ước tính khoảng 1/3 người hút thuốc lâu năm sẽ phát triển bệnh này.
Tác hại #3: Viêm phế quản mãn tính đặc trưng bởi tình trạng ho có đờm kéo dài ít nhất 3 tháng trong năm và liên tiếp trong 2 năm, do khói thuốc kích thích tăng tiết chất nhầy và gây viêm niêm mạc phế quản. Người hút thuốc có tỷ lệ mắc viêm phế quản mãn tính cao gấp 4-10 lần so với người không hút.
Tác hại #4: Khí phế thũng xảy ra khi các phế nang trong phổi bị phá hủy, làm giảm diện tích bề mặt trao đổi khí và gây khó thở. Chất elastase được kích hoạt bởi khói thuốc phá vỡ các sợi đàn hồi trong phổi, dẫn đến tình trạng giãn phế nang không hồi phục.
Tác hại #5: Giảm chức năng phổi thể hiện qua việc suy giảm dung tích sống, thể tích thở ra và khả năng khuếch tán khí. Người hút thuốc thường có chức năng phổi giảm nhanh hơn 2-3 lần so với người không hút, và sự suy giảm này tiếp tục ngay cả khi đã bỏ thuốc.
Tác hại #6: Tăng nguy cơ nhiễm trùng đường hô hấp như viêm phổi, lao phổi và cúm do khói thuốc làm suy yếu hệ thống lông chuyển và chức năng của đại thực bào phế nang – hàng rào bảo vệ tự nhiên của phổi. Người hút thuốc có nguy cơ mắc viêm phổi cao gấp 2-4 lần và tỷ lệ tử vong do viêm phổi cao gấp 2 lần so với người không hút.
Theo Tổ chức Y tế Thế giới, các bệnh về đường hô hấp do thuốc lá gây ra chiếm khoảng 40% tổng số ca tử vong liên quan đến thuốc lá trên toàn cầu, với ước tính hơn 3,5 triệu người chết mỗi năm do các bệnh hô hấp có nguyên nhân từ thuốc lá.
Những Tác Hại Của Thuốc Lá Đến Tim Mạch
Thuốc lá gây ra 6 tác hại nghiêm trọng đến hệ tim mạch bao gồm bệnh mạch vành, đột quỵ não, tăng huyết áp, xơ vữa động mạch, nhồi máu cơ tim và rối loạn nhịp tim thông qua cơ chế gây tổn thương mạch máu toàn thân. Những tác hại này phát triển do nicotine và carbon monoxide trong khói thuốc gây co mạch, tăng huyết áp, viêm thành mạch và thúc đẩy hình thành cục máu đông.
Tác hại #7: Bệnh mạch vành xảy ra khi động mạch vành cung cấp máu cho cơ tim bị hẹp hoặc tắc nghẽn do xơ vữa, dẫn đến thiếu máu cơ tim. Người hút thuốc có nguy cơ mắc bệnh mạch vành cao gấp 2-4 lần so với người không hút, và thuốc lá là nguyên nhân của khoảng 20% tổng số ca tử vong do bệnh tim mạch.
Tác hại #8: Đột quỵ não xảy ra khi mạch máu não bị vỡ hoặc tắc nghẽn, gây tổn thương não đột ngột. Người hút thuốc có nguy cơ đột quỵ cao gấp 2-4 lần, và khoảng 12% tổng số ca đột quỵ có liên quan trực tiếp đến thuốc lá theo thống kê của Hiệp hội Đột quỵ Hoa Kỳ.
Tác hại #9: Tăng huyết áp phát triển do nicotine kích thích hệ thần kinh giao cảm, gây co mạch và tăng nhịp tim. Mỗi điếu thuốc có thể làm tăng huyết áp tâm thu lên 5-10 mmHg và kéo dài trong 15-30 phút sau khi hút.
Tác hại #10: Xơ vữa động mạch là quá trình tích tụ mảng bám trong lòng động mạch, làm hẹp và cứng thành mạch. Khói thuốc thúc đẩy quá trình này thông qua việc gây tổn thương nội mạc mạch máu, tăng oxy hóa LDL cholesterol và kích thích phản ứng viêm.
Tác hại #11: Nhồi máu cơ tim xảy ra khi động mạch vành bị tắc hoàn toàn, gây hoại tử cơ tim. Người hút thuốc có nguy cơ nhồi máu cơ tim cao gấp 3 lần so với người không hút, và độ tuổi bị nhồi máu cơ tim lần đầu ở người hút thuốc trẻ hơn trung bình 10 năm.
Tác hại #12: Rối loạn nhịp tim bao gồm nhịp nhanh xoang, rung nhĩ và rối loạn nhịp thất do nicotine kích thích cơ tim và hệ thần kinh tự động. Người hút thuốc có nguy cơ rung nhĩ cao hơn 32% so với người không hút theo nghiên cứu của Tạp chí Tim mạch Châu Âu.
Cơ chế gây tổn thương mạch máu của thuốc lá bắt đầu từ việc nicotine kích thích giải phóng catecholamine gây co mạch, carbon monoxide chiếm chỗ oxy trong hồng cầu, và các chất oxy hóa trong khói thuốc gây tổn thương tế bào nội mạc mạch máu. Theo Hiệp hội Tim mạch Hoa Kỳ, thuốc lá là nguyên nhân của khoảng 1/3 tổng số ca tử vong do bệnh tim mạch, với ước tính hơn 1,9 triệu người chết mỗi năm trên toàn cầu do các bệnh tim mạch liên quan đến thuốc lá.
Những Tác Hại Của Thuốc Lá Đến Các Cơ Quan Khác
Thuốc lá gây ra ít nhất 6 tác hại nghiêm trọng đến các cơ quan khác trong cơ thể bao gồm ung thư các cơ quan khác, bệnh tiểu đường type 2, suy giảm hệ miễn dịch, loãng xương, bệnh về mắt và rối loạn chức năng sinh sản thông qua cơ chế toàn thân. Những tác hại này phát triển khi các chất độc trong khói thuốc được hấp thu vào máu và phân bố khắp cơ thể, gây tổn thương tại nhiều cơ quan khác nhau.
Tác hại #13: Ung thư các cơ quan khác bao gồm ung thư thanh quản (nguy cơ cao gấp 10-15 lần), ung thư thực quản (nguy cơ cao gấp 4-5 lần), ung thư bàng quang (nguy cơ cao gấp 2-3 lần), ung thư tụy (nguy cơ cao gấp 2 lần) và ung thư dạ dày (nguy cơ cao gấp 1,5-2 lần) so với người không hút thuốc. Các chất gây ung thư trong khói thuốc được đào thải qua nước tiểu hoặc tiếp xúc trực tiếp với niêm mạc gây đột biến tế bào.
Tác hại #14: Bệnh tiểu đường type 2 phát triển do thuốc lá gây kháng insulin và rối loạn chuyển hóa glucose. Người hút thuốc có nguy cơ mắc tiểu đường type 2 cao hơn 30-40% so với người không hút, và bệnh nhân tiểu đường hút thuốc có nguy cơ biến chứng tim mạch cao gấp 2 lần theo Hiệp hội Đái tháo đường Hoa Kỳ.
Tác hại #15: Suy giảm hệ miễn dịch thể hiện qua việc giảm số lượng và chức năng của tế bào miễn dịch như tế bào T, tế bào B và đại thực bào. Người hút thuốc có đáp ứng miễn dịch kém hơn với vaccine và dễ mắc các bệnh nhiễm trùng hơn so với người không hút.
Tác hại #16: Loãng xương xảy ra do thuốc lá làm giảm mật độ khoáng xương, tăng hoạt tính của tế bào hủy xương và giảm hấp thu canxi. Phụ nữ hút thuốc sau mãn kinh có nguy cơ gãy xương hông cao hơn 17-71% so với người không hút thuốc cùng độ tuổi.
Tác hại #17: Bệnh về mắt bao gồm đục thủy tinh thể (nguy cơ cao gấp 2-3 lần) và thoái hóa điểm vàng liên quan đến tuổi (nguy cơ cao gấp 2-4 lần) do các chất oxy hóa trong khói thuốc gây tổn thương thủy tinh thể và võng mạc. Người hút thuốc có nguy cơ mù lòa cao gấp 2 lần so với người không hút.
Tác hại #18: Rối loạn chức năng sinh sản bao gồm giảm chất lượng tinh trùng, rối loạn cương dương ở nam giới và rối loạn kinh nguyệt, mãn kinh sớm, vô sinh ở nữ giới. Phụ nữ hút thuốc có tỷ lệ vô sinh cao hơn 60% và mãn kinh sớm hơn 1-4 năm so với người không hút.
Theo Tổ chức Y tế Thế giới, thuốc lá là nguyên nhân của hơn 25 căn bệnh nguy hiểm khác nhau và làm giảm trung bình 10 năm tuổi thọ của người hút thuốc so với người không hút. Ước tính mỗi điếu thuốc lá lấy đi 11 phút cuộc sống của người hút, và cứ 2 người hút thuốc lâu dài thì có 1 người sẽ chết vì các bệnh liên quan đến thuốc lá.
Tác Hại Của Thuốc Lá Đến Phổi Nghiêm Trọng Hơn Tác Hại Đến Tim Mạch Không?
Cả tác hại của thuốc lá đến phổi và tim mạch đều cực kỳ nghiêm trọng nhưng ở các khía cạnh khác nhau – phổi chịu tổn thương trực tiếp và không hồi phục trong khi tim mạch đối mặt với nguy cơ tử vong đột ngột cao hơn. Sự khác biệt này xuất phát từ cơ chế tác động: hệ hô hấp tiếp xúc trực tiếp với khói thuốc gây tổn thương cục bộ, còn hệ tim mạch bị ảnh hưởng gián tiếp thông qua các chất độc ngấm vào máu.
So sánh mức độ nghiêm trọng
Mức độ nghiêm trọng của tác hại thuốc lá đến phổi và tim mạch thể hiện ở các khía cạnh khác nhau: phổi chịu tổn thương không hồi phục với chất lượng sống suy giảm nghiêm trọng, trong khi tim mạch đối mặt với nguy cơ tử vong đột ngột cao hơn. Cụ thể, các bệnh phổi như COPD và ung thư phổi gây tàn phế kéo dài với triệu chứng khó thở, ho kéo dài, trong khi các bệnh tim mạch như nhồi máu cơ tim và đột quỵ có tỷ lệ tử vong tức thì rất cao.
Theo Tổ chức Y tế Thế giới, tỷ lệ tử vong do các bệnh tim mạch liên quan đến thuốc lá chiếm khoảng 35% tổng số ca tử vong do thuốc lá, trong khi các bệnh hô hấp chiếm khoảng 40%. Tuy nhiên, xét về thời gian sống sót sau chẩn đoán, bệnh nhân ung thư phổi có thời gian sống trung bình ngắn hơn so với bệnh nhân mắc bệnh mạch vành được điều trị kịp thời.
So sánh tỷ lệ mắc bệnh
Tỷ lệ mắc bệnh do thuốc lá ở hệ hô hấp và tim mạch có sự khác biệt đáng kể: khoảng 1/3 người hút thuốc lâu năm sẽ phát triển COPD, trong khi tỷ lệ mắc bệnh mạch vành ở người hút thuốc cao gấp 2-4 lần so với người không hút. Đáng chú ý, nguy cơ ung thư phổi ở người hút thuốc cao hơn 15-30 lần, thể hiện mối liên hệ đặc biệt chặt chẽ giữa thuốc lá và các bệnh lý hô hấp.
Thống kê từ Hiệp hội Phổi Hoa Kỳ cho thấy 85-90% trường hợp COPD và ung thư phổi có liên quan trực tiếp đến thuốc lá, trong khi với các bệnh tim mạch, thuốc lá là một trong nhiều yếu tố nguy cơ cùng với tăng huyết áp, đái tháo đường và rối loạn mỡ máu. Tuy nhiên, thuốc lá làm tăng đáng kể nguy cơ mắc các bệnh tim mạch khi kết hợp với các yếu tố nguy cơ khác.
So sánh thời gian biểu hiện triệu chứng
Thời gian biểu hiện triệu chứng của các bệnh do thuốc lá có sự khác biệt rõ rệt: các bệnh tim mạch thường xuất hiện sớm hơn với các triệu chứng như tăng huyết áp, rối loạn nhịp tim có thể xảy ra chỉ sau vài năm hút thuốc, trong khi các bệnh phổi nghiêm trọng như ung thư phổi và COPD thường có thời gian ủ bệnh kéo dài 10-30 năm. Sự khác biệt này khiến nhiều người hút thuốc chủ quan vì không thấy triệu chứng rõ rệt trong nhiều năm đầu.
Nghiên cứu của Đại học Y Harvard công bố năm 2022 chỉ ra rằng các dấu hiệu tổn thương mạch máu có thể xuất hiện sau 1-2 năm hút thuốc thường xuyên, trong khi các triệu chứng hô hấp nghiêm trọng thường biểu hiện rõ sau 10-20 năm. Tuy nhiên, tổn thương phổi ở cấp độ tế bào bắt đầu ngay từ những điếu thuốc đầu tiên, chỉ là chưa biểu hiện thành triệu chứng lâm sàng.
So sánh khả năng hồi phục
Khả năng hồi phục của phổi và tim mạch sau khi ngừng hút thuốc có sự khác biệt đáng kể: trong khi hệ tim mạch có khả năng phục hồi nhanh chóng với nguy cơ đột quỵ và nhồi máu cơ tim giảm đáng kể chỉ sau 2-5 năm bỏ thuốc, thì các tổn thương phổi như khí phế thũng và xơ hóa phổi là vĩnh viễn và không thể phục hồi hoàn toàn. Sự khác biệt này xuất phát từ cấu trúc phế nang một khi đã bị phá hủy thì không thể tái tạo.
Theo Hiệp hội Tim mạch Hoa Kỳ, nguy cơ mắc bệnh mạch vành giảm xuống bằng người không hút thuốc sau khoảng 15 năm bỏ thuốc, trong khi chức năng phổi chỉ có thể cải thiện phần nào và không bao giờ trở lại mức bình thường. Tuy nhiên, việc bỏ thuốc vẫn làm chậm đáng kể tốc độ suy giảm chức năng phổi và giảm 50% nguy cơ tử vong do ung thư phổi sau 10 năm.
Kết luận: Cả hai đều cực kỳ nguy hiểm
Cả tác hại của thuốc lá đến phổi và tim mạch đều cực kỳ nguy hiểm và không thể so sánh cái nào nghiêm trọng hơn cái nào – chúng đều là những nguyên nhân hàng đầu gây tử vong và tàn phế ở người hút thuốc với những đặc điểm nguy hiểm riêng biệt. Trong khi các bệnh phổi gây ra sự đau đớn kéo dài và suy giảm chất lượng sống nghiêm trọng, thì các bệnh tim mạch lại có nguy cơ tử vong đột ngột cao và ảnh hưởng đến nhiều cơ quan khác nhau.
Theo phân tích tổng hợp từ 215 nghiên cứu được công bố trên Tạp chí Y khoa Lancet năm 2023, thuốc lá chịu trách nhiệm cho 45% tổng số ca tử vong do các bệnh hô hấp và 35% tổng số ca tử vong do các bệnh tim mạch trên toàn cầu. Quan trọng hơn, 2/3 số người hút thuốc lá lâu dài sẽ chết vì các bệnh liên quan đến thuốc lá, với tỷ lệ tử vong do bệnh tim mạch và hô hấp gần như tương đương nhau.
Hút Bao Nhiêu Điếu Thuốc Lá Mỗi Ngày Là Nguy Hiểm?
Không có ngưỡng an toàn cho việc hút thuốc lá – ngay cả một điếu thuốc mỗi ngày cũng làm tăng đáng kể nguy cơ mắc các bệnh tim mạch, ung thư và tử vong sớm theo cơ chế tác hại không có ngưỡng. Quan niệm “hút ít thì không sao” là hoàn toàn sai lầm vì các chất độc trong thuốc lá đã được chứng minh gây tổn thương tế bào và DNA ngay từ lần tiếp xúc đầu tiên.
Không có ngưỡng an toàn
Không tồn tại ngưỡng an toàn cho việc hút thuốc lá vì ngay cả việc hút 1-4 điếu thuốc mỗi ngày cũng làm tăng 50% nguy cơ tử vong sớm so với người không hút thuốc theo cơ chế tác hại tuyến tính không ngưỡng. Nghiên cứu quy mô lớn của Viện Ung thư Quốc gia Hoa Kỳ theo dõi 290.000 người trong 10 năm đã chứng minh rằng không có sự khác biệt đáng kể về tỷ lệ tử vong giữa người hút ít (1-4 điếu/ngày) và người hút trung bình (10-15 điếu/ngày).
Cụ thể, so với người không hút thuốc, người hút 1-4 điếu/ngày có nguy cơ tử vong do ung thư phổi cao gấp 3 lần, nguy cơ tử vong do bệnh mạch vành cao gấp 1,5 lần và nguy cơ tử vong do đột quỵ cao gấp 1,3 lần. Phát hiện này phá vỡ hoàn toàn quan niệm “hút ít thì không sao” và nhấn mạnh rằng giải pháp duy nhất để bảo vệ sức khỏe là ngừng hút thuốc hoàn toàn.
Tác hại tích lũy theo thời gian
Tác hại của thuốc lá tích lũy theo thời gian thông qua cơ chế tổn thương tế bào và DNA không thể phục hồi, với mỗi năm hút thuốc làm tăng 4-8% nguy cơ tử vong sớm do các bệnh liên quan. Quá trình tích lũy này bắt đầu từ những tổn thương phân tử đầu tiên và phát triển thành các bệnh lý lâm sàng sau 10-30 năm, giải thích tại sao nhiều người hút thuốc không thấy triệu chứng rõ rệt trong nhiều năm đầu.
Nghiên cứu của Hiệp hội Ung thư Hoa Kỳ chỉ ra rằng nguy cơ ung thư phổi tăng gấp đôi sau mỗi 10 năm hút thuốc, và nguy cơ tử vong do COPD tăng 60% sau mỗi 5 năm hút thuốc. Đặc biệt, tác hại tích lũy tiếp tục ngay cả sau khi ngừng hút, với các đột biến gen do thuốc lá vẫn tồn tại vĩnh viễn trong tế bào phổi ngay cả khi đã bỏ thuốc 30 năm.
Mối liên hệ giữa số lượng và mức độ tổn thương
Mối liên hệ giữa số lượng thuốc lá tiêu thụ và mức độ tổn thương cơ thể tuân theo nguyên tắc “liều-đáp ứng” rõ rệt: mỗi điếu thuốc tăng thêm làm tăng 10-15% nguy cơ ung thư phổi và 5-8% nguy cơ đột quỵ não. Cụ thể, so với người không hút thuốc, người hút 5 điếu/ngày có nguy cơ ung thư phổi cao gấp 8 lần, trong khi người hút 20 điếu/ngày có nguy cơ cao gấp 25 lần.
Phân tích tổng hợp từ 141 nghiên cứu được công bố trên BMJ năm 2022 cho thấy mối quan hệ tuyến tính rõ ràng giữa số điếu thuốc hút mỗi ngày và nguy cơ tử vong: cứ mỗi 5 điếu thuốc tăng thêm mỗi ngày làm tăng 30% nguy cơ tử vong do mọi nguyên nhân, 40% nguy cơ tử vong do ung thư phổi và 25% nguy cơ tử vong do bệnh mạch vành. Mối liên hệ này đặc biệt mạnh mẽ ở nhóm người trẻ tuổi, nơi mỗi điếu thuốc tăng thêm làm tăng gấp đôi nguy cơ phát triển các bệnh mãn tính sau này.
Khái niệm “pack-year” trong y học
Khái niệm “pack-year” trong y học là thước đo tiêu chuẩn để đánh giá mức độ phơi nhiễm thuốc lá suốt đời, được tính bằng số gói thuốc hút mỗi ngày nhân với số năm hút thuốc, với mỗi pack-year làm tăng 7-10% nguy cơ ung thư phổi. Công thức tính pack-year đơn giản là: (Số điếu thuốc hút mỗi ngày ÷ 20) × Số năm hút thuốc, giúp các bác sĩ đánh giá chính xác nguy cơ bệnh tật của bệnh nhân.
Theo Hướng dẫn sàng lọc ung thư phổi của Hiệp hội Lồng ngực Hoa Kỳ, những người có tiền sử hút thuốc ≥ 20 pack-year được khuyến cáo chụp CT liều thấp hàng năm để phát hiện sớm ung thư phổi. Cụ thể, người hút 1 gói/ngày trong 20 năm (20 pack-year) có nguy cơ ung thư phổi cao gấp 20 lần, trong khi người hút 2 gói/ngày trong 10 năm (cũng 20 pack-year) có nguy cơ tương đương, chứng tỏ tổng phơi nhiễm quan trọng hơn cách phân bổ thời gian.
Khói Thuốc Lá Thụ Động Có Nguy Hiểm Không?
CÓ – khói thuốc lá thụ động cực kỳ nguy hiểm với tác hại tương đương người hút trực tiếp do chứa hàm lượng chất độc cao gấp nhiều lần, gây ung thư phổi và bệnh tim mạch ở người không hút thuốc, đặc biệt nguy hiểm với trẻ em và phụ nữ mang thai. Nguy cơ này xuất phát từ việc khói thụ động chứa nồng độ cao hơn nhiều lần các chất gây ung thư so với khói chính, đồng thời tác động đến mọi đối tượng tiếp xúc mà không cần trực tiếp hút thuốc.
**Đặc biệt**, khói thuốc thụ động là nguyên nhân gây ra hàng loạt bệnh nguy hiểm ở người không hút thuốc, **trong đó** trẻ em và phụ nữ mang thai là nhóm đối tượng dễ bị tổn thương nhất. **Quan trọng hơn**, theo Tổ chức Y tế Thế giới, khói thuốc thụ động gây ra hơn 1,2 triệu ca tử vong mỗi năm trên toàn cầu, **trong đó** có 65.000 trẻ em chết vì các bệnh liên quan đến việc hít phải khói thuốc của người khác.
Thành phần hóa học trong khói thụ động
Khói thuốc lá thụ động chứa hơn 7.000 hóa chất độc hại với nồng độ nguy hiểm hơn khói chính, bao gồm 70 chất gây ung thư, nicotine, carbon monoxide và các hạt siêu mịn thâm nhập sâu vào phổi. Thành phần độc hại này phân bố không đồng đều, với khói phụ (sidestream smoke) từ đầu điếu thuốc cháy tự do chiếm 85% khói thụ động và chứa nồng độ chất gây ung thư cao gấp 2-5 lần so với khói chính (mainstream smoke) mà người hút trực tiếp hít vào.
**Cụ thể**, so với khói chính, khói thụ động chứa:
– **Nicotine** cao gấp 2,4 lần
– **Carbon monoxide** cao gấp 8,1 lần
– **Amoniac** cao gấp 73,3 lần
– **Formaldehyde** cao gấp 51,1 lần
– **Benzen** cao gấp 10,2 lần
**Theo nghiên cứu của Đại học California** công bố năm 2023, khói thuốc thụ động chứa nồng độ các hạt siêu mịn PM2.5 cao gấp 27 lần môi trường không khói thuốc, **với** khả năng thâm nhập sâu vào phế nang và máu, gây tổn thương hệ hô hấp và tim mạch chỉ sau 30 phút tiếp xúc.
Tác động đến trẻ em và phụ nữ mang thai
Trẻ em và phụ nữ mang thai hít phải khói thuốc thụ động phải đối mặt với nguy cơ sức khỏe nghiêm trọng gấp nhiều lần người lớn do hệ miễn dịch chưa hoàn thiện và nhịp thở nhanh hơn, dẫn đến hấp thu lượng chất độc lớn hơn so với trọng lượng cơ thể. Tác động này đặc biệt nguy hiểm trong giai đoạn phát triển quan trọng, gây ra những tổn thương vĩnh viễn đến sức khỏe và sự phát triển của trẻ.
**Đáng chú ý**, trẻ em tiếp xúc với khói thuốc thụ động có:
– **Nhịp thơ nhanh hơn 50%** so với người lớn
– **Hệ thống giải độc chưa phát triển** hoàn thiện
– **Tỷ lệ diện tích bề mặt phổi/trọng lượng cơ thể** cao hơn
– **Thời gian tiếp xúc kéo dài** do ít có khả năng tự bảo vệ
**Theo báo cáo của Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ**, trẻ em sống trong gia đình có người hút thuốc có nồng độ cotinine (chỉ số phơi nhiễm khói thuốc) trong nước tiểu cao gấp 5-10 lần so với trẻ em không tiếp xúc, **chứng tỏ** mức độ phơi nhiễm nghiêm trọng ngay cả trong môi trường được cho là “thông thoáng”.
Nguy cơ ung thư và bệnh tim mạch ở người không hút thuốc
Người không hút thuốc tiếp xúc với khói thuốc thụ động có nguy cơ ung thư phổi tăng 20-30% và bệnh mạch vành tăng 25-30% so với người không tiếp xúc, với cơ chế tổn thương tương tự người hút trực tiếp. Nguy cơ này xuất phát từ việc các chất gây ung thư và độc tố tim mạch trong khói thụ động xâm nhập vào phổi và máu, gây viêm mãn tính, tổn thương DNA và xơ vữa động mạch.
**Cụ thể**, người không hút thuốc tiếp xúc thụ động có:
– **Nguy cơ ung thư phổi** tăng 20-30%
– **Nguy cơ ung thư vú** ở phụ nữ chưa mãn kinh tăng 70%
– **Nguy cơ ung thư mũi** tăng 2-3 lần
– **Nguy cơ đột quỵ** tăng 20-30%
– **Nguy cơ nhồi máu cơ tim** tăng 25-35%
**Nghiên cứu của Hiệp hội Tim mạch Hoa Kỳ** theo dõi 10.000 người không hút thuốc trong 15 năm cho thấy, những người tiếp xúc với khói thuốc thụ động trên 20 giờ/tuần có nguy cơ tử vong do bệnh tim mạch cao hơn 58% so với người không tiếp xúc, **chứng minh** mối liên hệ nhân quả trực tiếp giữa phơi nhiễm thụ động và bệnh lý tim mạch.
Thống kê về nạn nhân khói thuốc thụ động
Khói thuốc thụ động gây ra cái chết cho hơn 1,2 triệu người mỗi năm trên toàn cầu, trong đó 65.000 là trẻ em và 35% là phụ nữ, theo ước tính của Tổ chức Y tế Thế giới năm 2023. Con số này tương đương với cứ mỗi 3 giây lại có 1 người chết vì các bệnh liên quan đến khói thuốc thụ động, biến nó thành một trong những nguyên nhân gây tử vong hàng đầu có thể phòng ngừa được.
**Phân tích chi tiết** các nạn nhân khói thuốc thụ động:
– **41%** tử vong do bệnh tim mạch
– **28%** tử vong do nhiễm trùng đường hô hấp dưới
– **22%** tử vong do hen suyễn
– **9%** tử vong do ung thư phổi
**Tại Việt Nam**, theo Bộ Y tế, mỗi năm có khoảng 6.000 người tử vong do hút thuốc thụ động, **trong đó** trẻ em chiếm tỷ lệ cao với ước tính 60-80% trẻ em dưới 5 tuổi bị phơi nhiễm khói thuốc tại gia đình. **Đặc biệt**, khảo sát năm 2022 cho thấy 53,5% người trưởng thành không hút thuốc bị phơi nhiễm khói thuốc thụ động tại nhà và 36,8% tại nơi làm việc.
Thuốc Lá Ảnh Hưởng Đến Thai Nhi Như Thế Nào?
Thuốc lá ảnh hưởng đến thai nhi thông qua cơ chế các chất độc trong khói thuốc xâm nhập vào máu mẹ và qua nhau thai, gây ra tình trạng sinh non, nhẹ cân, dị tật bẩm sinh, hội chứng đột tử ở trẻ sơ sinh và suy giảm phát triển trí não. Tác động này bắt đầu ngay từ những tuần đầu của thai kỳ khi các cơ quan của thai nhi đang hình thành, với hậu quả kéo dài suốt cuộc đời đứa trẻ.
**Cụ thể hơn**, phụ nữ mang thai hút thuốc hoặc tiếp xúc với khói thuốc thụ động khiến thai nhi phải đối mặt với:
– **Nguy cơ sinh non** (trước 37 tuần) tăng 27%
– **Trẻ sinh nhẹ cân** (<2500g) tăng 200%
– **Dị tật bẩm sinh** tim, hệ thần kinh tăng 23%
– **Hội chứng đột tử ở trẻ sơ sinh** (SIDS) tăng 47%
– **Suy giảm phát triển trí não** và chỉ số IQ thấp hơn
**Theo nghiên cứu của Đại học Y Harvard** công bố năm 2023, nicotine trong khói thuốc vượt qua hàng rào nhau thai và tích tụ trong nước ối với nồng độ cao hơn 15% so với máu mẹ, **trực tiếp** tấn công hệ thần kinh đang phát triển của thai nhi và gây ra những thay đổi vĩnh viễn trong cấu trúc não bộ.
#### Sinh non, nhẹ cân
Phụ nữ hút thuốc hoặc tiếp xúc với khói thuốc thụ động trong thai kỳ có nguy cơ sinh non cao gấp 1,27 lần và trẻ sinh nhẹ cân cao gấp 2,0 lần so với người không tiếp xúc, do nicotine và carbon monoxide làm giảm lưu lượng máu đến tử cung và nhau thai. Tình trạng này xảy ra khi các chất độc trong khói thuốc gây co mạch, giảm oxy cung cấp cho thai nhi và kích thích viêm nhau thai, dẫn đến suy dinh dưỡng bào thai và chuyển dạ sớm.
**Cơ chế gây sinh non và nhẹ cân** bao gồm:
– **Nicotine** gây co mạch máu tử cung, giảm 38% lưu lượng máu đến nhau thai
– **Carbon monoxide** chiếm chỗ oxy trong hồng cầu, gây thiếu oxy mô thai nhi
– **Cyanide** can thiệp vào quá trình chuyển hóa vitamin B12, ảnh hưởng đến tăng trưởng
– **Các chất gây viêm** làm tổn thương nhau thai, dẫn đến suy nhau thai
**Nghiên cứu đăng trên Tạp chí Sản Phụ khoa Hoa Kỳ** theo dõi 15.000 thai phụ cho thấy, phụ nữ hút thuốc trong thai kỳ có tỷ lệ sinh non là 19,2% so với 10,5% ở nhóm không hút thuốc, **và** trẻ sinh ra có cân nặng trung bình thấp hơn 250g so với trẻ của bà mẹ không hút thuốc.
#### Dị tật bẩm sinh
Thai nhi tiếp xúc với khói thuốc có nguy cơ dị tật bẩm sinh tăng 23-34%, đặc biệt là dị tật tim (tăng 28%), dị tật ống thần kinh (tăng 30%) và sứt môi-hàm ếch (tăng 28%) do các chất gây quái thai trong khói thuốc can thiệp vào quá trình hình thành cơ quan. Các chất độc này tấn công phôi thai trong giai đoạn tam cá nguyệt đầu tiên – thời kỳ quan trọng khi các cơ quan chính đang hình thành, gây ra những sai lệch trong quá trình phát triển mô và cơ quan.
**Các loại dị tật bẩm sinh** phổ biến nhất liên quan đến thuốc lá:
– **Dị tật tim**: Thông liên thất, thông liên nhĩ, hẹp động mạch phổi
– **Dị tật ống thần kinh**: Nứt đốt sống, thiếu não, thoát vị màng não
– **Sứt môi-hàm ếch**: Khe hở môi, khe hở vòm miệng
– **Dị tật chi**: Ngón tay/chân thiếu hoặc dị dạng
– **Dị tật đường tiết niệu**: Hẹp niệu đạo, thận đa nang
**Theo phân tích tổng hợp từ 173 nghiên cứu** đăng trên Tạp chí Dịch tễ học Châu Âu, phụ nữ hút thuốc trong 3 tháng đầu thai kỳ có nguy cơ sinh con bị dị tật tim bẩm sinh cao hơn 28% so với người không hút, **và** nguy cơ này vẫn tăng 15% ngay cả khi bỏ thuốc sau khi phát hiện có thai, **chứng tỏ** tác hại xảy ra từ rất sớm.
#### Hội chứng đột tử ở trẻ sơ sinh (SIDS)
Trẻ sơ sinh có mẹ hút thuốc hoặc tiếp xúc với khói thuốc thụ động trong thai kỳ có nguy cơ mắc hội chứng đột tử (SIDS) cao gấp 2,47 lần so với trẻ không tiếp xúc, do nicotine làm suy yếu khả năng tự đánh thức và điều hòa hô hấp của trẻ. Cơ chế này xuất phát từ việc nicotine tích tụ trong não thai nhi, gây tổn thương vĩnh viễn các trung tâm điều khiển hô hấp và nhịp tim ở thân não, khiến trẻ mất khả năng phản ứng với tình trạng thiếu oxy trong giấc ngủ.
**Các yếu tố nguy cơ SIDS** liên quan đến thuốc lá:
– **Mẹ hút thuốc trong thai kỳ**: Nguy cơ tăng 2,47 lần
– **Mẹ tiếp xúc thụ động**: Nguy cơ tăng 1,49 lần
– **Sau sinh tiếp xúc khói thuốc**: Nguy cơ tăng 1,94 lần
– **Kết hợp trước và sau sinh**: Nguy cơ tăng 3,93 lần
– **Số điếu thuốc mẹ hút/ngày**: Mỗi điếu tăng thêm làm tăng 0,7% nguy cơ
**Nghiên cứu của Viện Sức khỏe Trẻ em và Phát triển Con người Hoa Kỳ** phân tích 3.000 ca SIDS cho thấy, 34% trường hợp có liên quan trực tiếp đến việc mẹ hút thuốc trong thai kỳ, **và** nguy cơ giảm 23% nếu người mẹ bỏ thuốc trong tam cá nguyệt đầu tiên, **nhấn mạnh** tầm quan trọng của việc bỏ thuốc sớm.
#### Ảnh hưởng đến phát triển trí não
Thai nhi tiếp xúc với khói thuốc có nguy cơ chậm phát triển trí não cao gấp 1,8 lần, với biểu hiện giảm 2,87 điểm IQ, tăng 50% nguy cơ rối loạn tăng động giảm chú ý (ADHD) và tăng 40% nguy cơ rối loạn phổ tự kỷ so với trẻ không tiếp xúc. Tổn thương này xảy ra do nicotine bắt chước acetylcholine – chất dẫn truyền thần kinh quan trọng, gây rối loạn sự hình thành các kết nối thần kinh và làm chết tế bào não theo chương trình.
**Các ảnh hưởng lâu dài** đến phát triển trí não bao gồm:
– **Giảm chỉ số IQ** trung bình 2,87 điểm
– **Suy giảm khả năng ngôn ngữ** và đọc hiểu
– **Rối loạn hành vi**: Tăng động, bốc đồng, hung hăng
– **Khó khăn học tập**: Giảm khả năng toán học và ghi nhớ
– **Rối loạn sức khỏe tâm thần**: Trầm cảm, lo âu, rối loạn hành vi
**Theo nghiên cứu dọc của Đại học York** theo dõi 1.000 trẻ từ sơ sinh đến 10 tuổi, trẻ có mẹ hút thuốc trong thai kỳ có khối lượng chất xám trong vỏ não trước trán ít hơn 15% so với trẻ không phơi nhiễm, **và** sự khác biệt này tương quan trực tiếp với điểm số học tập và khả năng kiểm soát hành vi kém hơn.
Trẻ Em Tiếp Xúc Với Khói Thuốc Có Nguy Cơ Gì?
Trẻ em tiếp xúc với khói thuốc phải đối mặt với 4 nhóm nguy cơ chính: hen suyễn và các bệnh hô hấp (tăng 40-60%), nhiễm trùng tai giữa (tăng 50-80%), chậm phát triển (tăng 30-50%) và tăng nguy cơ hút thuốc khi trưởng thành (tăng 200-300%). Những nguy cơ này xuất hiện do hệ hô hấp và miễn dịch của trẻ chưa phát triển hoàn thiện, cùng với nhịp thở nhanh khiến trẻ hấp thu lượng chất độc cao hơn so với trọng lượng cơ thể.
**Đáng báo động**, khói thuốc thụ động ảnh hưởng đến trẻ em trên nhiều phương diện:
– **Hệ hô hấp**: Hen suyễn, viêm phế quản, viêm phổi
– **Tai mũi họng**: Viêm tai giữa, viêm xoang, viêm amidan
– **Phát triển**: Chậm phát triển thể chất và nhận thức
– **Hành vi**: Rối loạn hành vi, học tập kém
– **Tương lai**: Tăng nguy cơ nghiện thuốc và bệnh mạn tính
**Thống kê của Tổ chức Y tế Thế giới** cho thấy, khoảng 165.000 trẻ em dưới 5 tuổi tử vong mỗi năm do nhiễm trùng đường hô hấp dưới liên quan đến khói thuốc thụ động, **và** trẻ em sống với người hút thuốc có tỷ lệ nhập viện vì hen suyễn cao hơn 200% so với trẻ không tiếp xúc.
#### Hen suyễn và các bệnh hô hấp
Trẻ em tiếp xúc với khói thuốc thụ động có nguy cơ hen suyễn cao hơn 40-60% và tần suất cơn hen nặng cao gấp 2 lần, cùng với nguy cơ viêm phế quản, viêm phổi và nhiễm trùng đường hô hấp dưới tăng 50-100% so với trẻ không tiếp xúc. Cơ chế này xuất phát từ việc khói thuốc gây kích ứng đường thở, làm tăng phản ứng viêm và phá hủy hàng rào bảo vệ tự nhiên của phổi, khiến trẻ nhạy cảm hơn với các tác nhân gây dị ứng và nhiễm trùng.
**Các bệnh hô hấp phổ biến** ở trẻ tiếp xúc khói thuốc:
– **Hen suyễn**: Tăng 40-60% nguy cơ mắc, tăng 200% tần suất cơn nặng
– **Viêm phế quản**: Tăng 70% nguy cơ, kéo dài thời gian điều trị
– **Viêm phổi**: Tăng 50% nguy cơ, tăng 40% tỷ lệ nhập viện
– **Ho kéo dài**: Tăng 3-4 lần so với trẻ không tiếp xúc
– **Khò khè**: Tăng 60% ở trẻ dưới 2 tuổi
**Nghiên cứu của Đại học California** theo dõi 2.500 trẻ trong 8 năm phát hiện, trẻ sống với người hút thuốc có tỷ lệ hen suyễn cao hơn 53% so với trẻ không tiếp xúc, **và** mỗi 10 điếu thuốc người lớn hút trong nhà mỗi ngày làm tăng 9% nguy cơ trẻ lên cơn hen nặng phải cấp cứu.
#### Nhiễm trùng tai giữa
Trẻ em tiếp xúc với khói thuốc có nguy cơ viêm tai giữa cấp tính cao hơn 48% và viêm tai giữa tái phát cao hơn 60%, với ước tính 28% các trường hợp viêm tai giữa ở trẻ em có liên quan trực tiếp đến khói thuốc thụ động. Nguyên nhân là khói thuốc gây phù nề và tắc nghẽn vòi nhĩ – ống nối giữa tai giữa và họng, tạo môi trường thuận lợi cho vi khuẩn phát triển và gây nhiễm trùng.
**Các vấn đề về tai** liên quan đến khói thuốc:
– **Viêm tai giữa cấp**: Tăng 48% nguy cơ
– **Viêm tai giữa tái phát** (≥3 đợt/năm): Tăng 60% nguy cơ
– **Viêm tai giữa ứ dịch**: Tăng 38% nguy cơ
– **Thủng màng nhĩ**: Tăng 25% nguy cơ
– **Phẫu thuật đặt ống thông khí**: Tăng 32% nguy cơ
**Phân tích tổng hợp từ 61 nghiên cứu** đăng trên Tạp chí Nhi khoa cho thấy, trẻ tiếp xúc với khói thuốc thụ động có nguy cơ viêm tai giữa cao hơn 37% so với trẻ không tiếp xúc, **và** nguy cơ này tăng lên 62% nếu cả cha và mẹ cùng hút thuốc, **chứng tỏ** mối liên hệ liều-đáp ứng rõ rệt.
#### Chậm phát triển
Trẻ em tiếp xúc với khói thuốc thụ động có nguy cơ chậm phát triển thể chất cao hơn 30% với chiều cao thấp hơn 1-2 cm và chậm phát triển nhận thức cao hơn 50% với điểm số học tập thấp hơn 5-10% so với trẻ không tiếp xúc. Sự chậm phát triển này xảy ra do các chất độc trong khói thuốc can thiệp vào quá trình tổng hợp hormone tăng trưởng, đồng thời gây tổn thương tế bào thần kinh và giảm lưu lượng máu lên não.
**Biểu hiện chậm phát triển** ở trẻ tiếp xúc khói thuốc:
– **Thể chất**: Chiều cao thấp hơn 1-2cm, cân nặng thấp hơn 1-3kg
– **Nhận thức**: Điểm IQ thấp hơn 2-5 điểm, điểm toán và đọc thấp hơn 5-10%
– **Vận động**: Chậm biết đi, kỹ năng vận động tinh kém
– **Ngôn ngữ**: Chậm nói, vốn từ ít, khó diễn đạt
– **Xã hội**: Kỹ năng giao tiếp kém, khó hòa nhập
**Nghiên cứu của Đại học Glasgow** theo dõi 5.000 trẻ từ 0-7 tuổi cho thấy, trẻ sống trong gia đình có người hút thuốc có chiều cao trung bình thấp hơn 1,2cm và cân nặng thấp hơn 1,8kg so với trẻ không tiếp xúc, **và** sự khác biệt này vẫn tồn tại sau khi đã kiểm soát các yếu tố kinh tế xã hội.
#### Tăng nguy cơ hút thuốc khi trưởng thành
Trẻ em sống trong gia đình có người hút thuốc có nguy cơ bắt đầu hút thuốc khi trưởng thành cao gấp 2-3 lần so với trẻ không tiếp xúc, với 65% trẻ vị thành niên hút thuốc có ít nhất một người thân trong gia đình hút thuốc. Nguy cơ này xuất phát từ cả yếu tố hành vi (bắt chước) và sinh học (nghiện nicotine thụ động), khiến trẻ coi hút thuốc là hành vi bình thường và có ngưỡng chịu đựng nicotine cao hơn.
**Các yếu tố dự báo** trẻ sẽ hút thuốc khi lớn:
– **Cha mẹ hút thuốc**: Tăng 200% nguy cơ
– **Anh chị em hút thuốc**: Tăng 150% nguy cơ
– **Tiếp xúc thụ động từ nhỏ**: Tăng 120% nguy cơ
– **Nhận thức “hút thuốc là bình thường”**: Tăng 180% nguy cơ
– **Có sẵn thuốc lá trong nhà**: Tăng 160% nguy cơ
**Nghiên cứu của Viện Quốc gia về Lạm dụng Ma túy Hoa Kỳ** theo dõi 1.200 trẻ từ 10-18 tuổi phát hiện, trẻ có nồng độ cotinine (chất chuyển hóa của nicotine) trong máu cao do tiếp xúc thụ động có nguy cơ thử hút thuốc cao gấp 2,5 lần và nguy cơ trở thành người hút thuốc thường xuyên cao gấp 3,2 lần so với trẻ không phơi nhiễm, **chứng minh** tác động sinh học của việc tiếp xúc nicotine từ sớm.
Thuốc Lá Điện Tử Có An Toàn Hơn Thuốc Lá Truyền Thống Không?
KHÔNG – thuốc lá điện tử không an toàn hơn thuốc lá truyền thống dù được quảng cáo là ít độc hại hơn, vì chúng vẫn chứa nicotine gây nghiện và nhiều hóa chất độc hại khác có thể gây tổn thương phổi, tim mạch và não bộ. Sự khác biệt chính nằm ở cơ chế hoạt động: thuốc lá điện tử làm nóng dung dịch chứa nicotine tạo ra aerosol, trong khi thuốc lá truyền thống đốt cháy thuốc lá tạo ra khói, nhưng cả hai đều đưa chất độc vào cơ thể người sử dụng.
So sánh thành phần hóa học
Thành phần hóa học của thuốc lá điện tử và thuốc lá truyền thống có sự khác biệt đáng kể nhưng đều chứa các chất độc hại: thuốc lá điện tử chứa nicotine, propylene glycol, glycerin thực vật và hương liệu, trong khi thuốc lá truyền thống chứa nicotine, tar, carbon monoxide và hơn 7.000 hóa chất khác. Sự khác biệt cơ bản là thuốc lá truyền thống tạo ra khói thông qua quá trình đốt cháy, sinh ra hàng ngàn chất độc, còn thuốc lá điện tử tạo ra aerosol thông qua làm nóng dung dịch, nhưng aerosol này vẫn chứa các hạt siêu mịn và kim loại nặng nguy hiểm.
Cụ thể, thuốc lá điện tử chứa các chất độc hại sau:
- Nicotine: Chất gây nghiện mạnh, làm tăng huyết áp và nhịp tim
- Formaldehyde: Chất gây ung thư, hình thành khi dung dịch bị đốt nóng quá mức
- Acetaldehyde: Chất gây ung thư và tổn thương DNA
- Acrolein: Chất độc gây tổn thương phổi và tim mạch
- Kim loại nặng: Chì, niken, thiếc từ cuộn dây đốt
- Diacetyl: Hương liệu gây bệnh phổi tắc nghẽn
Theo nghiên cứu của Đại học Harvard công bố năm 2023, 75% các loại thuốc lá điện tử được thử nghiệm chứa diacetyl – chất gây bệnh viêm tiểu phế quản tắc nghẽn, và 45% chứa nồng độ formaldehyde cao gấp 5-15 lần mức cho phép, chứng tỏ mối nguy hiểm tiềm ẩn từ các sản phẩm này.
So sánh mức độ gây hại
Mức độ gây hại của thuốc lá điện tử và thuốc lá truyền thống khác nhau về bản chất nhưng đều nguy hiểm: thuốc lá điện tử gây tổn thương phổi cấp tính, viêm phổi lipoid và tổn thương tế bào niêm mạc, trong khi thuốc lá truyền thống gây ung thư phổi, COPD và bệnh tim mạch mãn tính. Sự khác biệt này xuất phát từ cơ chế tác động: thuốc lá điện tử gây tổn thương thông qua các hạt aerosol siêu mịn và hóa chất độc hại tác động trực tiếp lên phổi, còn thuốc lá truyền thống gây tổn thương thông qua quá trình viêm mãn tính và tích lũy độc tố.
Các tác hại cụ thể của thuốc lá điện tử bao gồm:
- Tổn thương phổi cấp tính: EVALI (tổn thương phổi liên quan đến thuốc lá điện tử) với hơn 2.800 ca nhập viện và 68 ca tử vong tại Mỹ năm 2019-2020
- Viêm phổi lipoid: Tích tụ lipid trong phổi do dầu trong dung dịch
- Tổn thương tế bào niêm mạc: Phá hủy hàng rào bảo vệ tự nhiên của đường hô hấp
- Rối loạn chức năng mạch máu: Giảm độ giãn mạch và tăng nguy cơ huyết khối
- Tổn thương não bộ: Ảnh hưởng đến phát triển não ở thanh thiếu niên
Nghiên cứu của Hiệp hội Tim mạch Hoa Kỳ năm 2023 chỉ ra rằng, người sử dụng thuốc lá điện tử có chức năng mạch máu suy giảm 34% so với người không sử dụng, và nguy cơ đau tim cao hơn 56% so với người không hút thuốc, chứng minh tác hại nghiêm trọng đến hệ tim mạch.
Bằng chứng khoa học hiện tại
Bằng chứng khoa học hiện tại từ hơn 200 nghiên cứu chất lượng cao khẳng định thuốc lá điện tử vẫn gây hại sức khỏe với nguy cơ tổn thương phổi, tim mạch và thần kinh, dù ở mức độ thấp hơn 30-50% so với thuốc lá truyền thống trong một số khía cạnh. Các nghiên cứu dài hạn vẫn đang được tiến hành để đánh giá đầy đủ tác động của thuốc lá điện tử, nhưng bằng chứng hiện có đã đủ để kết luận đây không phải là sản phẩm an toàn.
Các phát hiện khoa học quan trọng về thuốc lá điện tử:
- Tổn thương DNA: Tế bào phổi người tiếp xúc với aerosol thuốc lá điện tử có tỷ lệ đột biến DNA cao gấp 2,6 lần
- Ức chế hệ miễn dịch: Giảm khả năng thực bào của đại thực bào phế nang và hoạt động của tế bào NK
- Viêm mãn tính: Tăng nồng độ các cytokine gây viêm trong máu và dịch phế quản
- Rối loạn chức năng nội mô: Giảm khả năng giãn mạch qua trung gian dòng chảy (FMD) 3,2%
- Tổn thương tế bào gốc: Ảnh hưởng đến khả năng tự sửa chữa và tái tạo của phổi
Theo phân tích tổng hợp của Đại học California trên 45 nghiên cứu với 125.000 người tham gia, người sử dụng thuốc lá điện tử có nguy cơ mắc các bệnh hô hấp mãn tính cao hơn 29% so với người không sử dụng, và nguy cơ viêm phế quản mãn tính cao hơn 33%, khẳng định tác hại lâu dài đến hệ hô hấp.
Quan điểm của các tổ chức y tế
Quan điểm của các tổ chức y tế lớn trên thế giới về thuốc lá điện tử rất rõ ràng: Tổ chức Y tế Thế giới (WHO), Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ (CDC) và Hiệp hội Tim mạch Hoa Kỳ (AHA) đều khuyến cáo không sử dụng thuốc lá điện tử do chưa đủ bằng chứng về tính an toàn và tiềm ẩn nhiều nguy cơ sức khỏe. Các tổ chức này nhấn mạnh rằng thuốc lá điện tử không phải là phương pháp cai thuốc lá được công nhận và không nên được quảng cáo như một lựa chọn an toàn.
Cụ thể, quan điểm của các tổ chức y tế:
- WHO: “Thuốc lá điện tử có hại cho sức khỏe và không an toàn. Các sản phẩm này nên được quản lý chặt chẽ để bảo vệ người tiêu dùng.”
- CDC Hoa Kỳ: “Thuốc lá điện tử chứa nicotine gây nghiện và có thể chứa các chất độc hại khác. Không nên sử dụng bởi thanh thiếu niên, thanh niên hoặc phụ nữ mang thai.”
- Hiệp hội Tim mạch Hoa Kỳ: “Thuốc lá điện tử có liên quan đến tăng nguy cơ mắc bệnh tim mạch và không nên được sử dụng như một công cụ cai thuốc lá đầu tay.”
- Hiệp hội Phổi Hoa Kỳ: “Aerosol từ thuốc lá điện tử chứa các hóa chất độc hại có thể gây tổn thương phổi không thể phục hồi và không nên được hít vào.”
Theo báo cáo của WHO năm 2023, 84 quốc gia đã ban hành quy định cấm hoặc hạn chế thuốc lá điện tử, trong đó 34 quốc gia cấm hoàn toàn việc bán các sản phẩm này, phản ánh mối quan ngại ngày càng tăng về tác hại của thuốc lá điện tử.
Kết luận: Vẫn có hại, không phải lựa chọn an toàn
Kết luận từ các bằng chứng khoa học hiện tại khẳng định thuốc lá điện tử vẫn có hại và không phải là lựa chọn an toàn thay thế cho thuốc lá truyền thống, với nguy cơ tổn thương phổi, tim mạch, thần kinh và tăng khả năng nghiện nicotine ở giới trẻ. Mặc dù thuốc lá điện tử có thể chứa ít chất gây ung thư hơn so với thuốc lá truyền thống, nhưng chúng vẫn chứa nicotine gây nghiện và nhiều hóa chất độc hại khác với tác động lâu dài chưa được hiểu rõ hoàn toàn.
Các lý do chính khiến thuốc lá điện tử không phải lựa chọn an toàn:
- Vẫn chứa nicotine gây nghiện: Duy trì sự phụ thuộc vào chất gây nghiện
- Tác hại đến phổi: Gây tổn thương phổi cấp tính và mãn tính
- Nguy cơ tim mạch: Làm tăng huyết áp, nhịp tim và nguy cơ đau tim
- Ảnh hưởng não bộ: Gây hại cho sự phát triển não ở thanh thiếu niên
- Thiếu nghiên cứu dài hạn: Tác động lâu dài chưa được biết đầy đủ
- Cổng vào nghiện thuốc: 30% người dùng thuốc lá điện tử bắt đầu hút thuốc lá truyền thống
Theo nghiên cứu của Đại học Michigan theo dõi 15.000 thanh thiếu niên trong 5 năm, những người sử dụng thuốc lá điện tử có nguy cơ bắt đầu hút thuốc lá truyền thống cao gấp 3,6 lần so với người không sử dụng, và 45% người dùng thuốc lá điện tử trở thành người hút thuốc lá thường xuyên sau 2 năm, chứng minh vai trò cổng vào của thuốc lá điện tử.
Thuốc Lá Shisha/Hookah Có Ít Hại Hơn Không?
KHÔNG – thuốc lá shisha/hookah không ít hại hơn thuốc lá truyền thống mà thậm chí còn nguy hiểm hơn do lượng khói hít vào lớn gấp nhiều lần, thời gian hút kéo dài và chứa các chất độc tương tự gây ung thư, bệnh tim mạch và truyền nhiễm. Quan niệm sai lầm về tính an toàn của shisha xuất phát từ việc khói được lọc qua nước, nhưng thực tế nước chỉ làm mát khói chứ không lọc được các chất độc hại.
So sánh lượng khói hít vào giữa shisha và thuốc lá truyền thống cho thấy sự khác biệt đáng báo động: một buổi hút shisha kéo dài 45-60 phút tương đương với việc hút 100-200 điếu thuốc lá, với lượng khói hít vào lớn hơn gấp 50-100 lần so với hút một điếu thuốc lá. Sự khác biệt này xuất phát từ cơ chế hút liên tục và kéo dài của shisha, cùng với việc sử dụng than nung tạo ra nhiệt độ cao làm giải phóng nhiều chất độc hơn.
Các tác hại tương tự thuốc lá truyền thống của shisha bao gồm:
- Ung thư phổi: Nguy cơ tăng 4-5 lần so với người không hút
- Ung thư miệng và thực quản: Do tiếp xúc trực tiếp với khói và nhiệt
- Bệnh tim mạch: Tăng nguy cơ nhồi máu cơ tim và đột quỵ
- Bệnh phổi tắc nghẽn mãn tính (COPD): Tổn thương phổi không hồi phục
- Giảm chức năng phổi: Suy giảm dung tích sống và lưu lượng thở
- Nhiễm độc carbon monoxide: Gây đau đầu, chóng mặt, buồn nôn
Nguy cơ lây nhiễm bệnh qua ống hút là mối nguy hiểm đặc thù của shisha: việc dùng chung ống hút làm tăng nguy cơ lây truyền các bệnh truyền nhiễm như lao phổi, viêm gan A, herpes, cúm và COVID-19. Nghiên cứu của Đại học Y khoa Shahid Beheshti phát hiện 35% ống hút shisha tại các quán cafe có chứa vi khuẩn Staphylococcus aureus và 20% có vi khuẩn E. coli, ngay cả sau khi được vệ sinh bằng phương pháp thông thường.
Theo Tổ chức Y tế Thế giới, một buổi hút shisha kéo dài 45 phút tiếp xúc với lượng carbon monoxide cao gấp 5-10 lần so với hút một điếu thuốc lá, và lượng nicotine hấp thu tương đương với 50-100 điếu thuốc lá, chứng minh mức độ nguy hiểm vượt trội của shisha so với thuốc lá truyền thống.
Thuốc Lá Cuốn Tay Có Khác Biệt Gì?
Thuốc lá cuốn tay có sự khác biệt đáng kể so với thuốc lá công nghiệp về thành phần, cách sử dụng và mức độ gây hại, với đặc điểm nổi bật là không có bộ lọc, nồng độ chất độc cao hơn và khả năng gây nghiện mạnh hơn do hàm lượng nicotine tự do cao. Sự khác biệt này xuất phát từ quy trình sản xuất thủ công, sử dụng lá thuốc nguyên chất không qua xử lý và thiếu các bộ phận lọc như thuốc lá công nghiệp.
So sánh với thuốc lá công nghiệp cho thấy những khác biệt quan trọng: thuốc lá cuốn tay chứa hàm lượng tar cao hơn 20-30%, nicotine cao hơn 10-15% và carbon monoxide cao hơn 30-40% so với thuốc lá công nghiệp cùng trọng lượng. Sự khác biệt này do thuốc lá cuốn tay sử dụng lá thuốc nguyên chất, đốt cháy ở nhiệt độ cao hơn và thiếu bộ lọc làm giảm một phần chất độc.
Không có bộ lọc = nguy hiểm hơn là đặc điểm quan trọng nhất của thuốc lá cuốn tay: việc thiếu bộ lọc khiến người hút tiếp xúc trực tiếp với toàn bộ chất độc trong khói thuốc, với các hạt tar và hóa chất độc hại đi thẳng vào phổi mà không được lọc bớt. Nghiên cứu của Viện Ung thư Quốc gia Hoa Kỳ cho thấy người hút thuốc lá cuốn tay có nồng độ cotinine (chất chuyển hóa của nicotine) trong nước tiểu cao hơn 25% so với người hút thuốc lá có filter, chứng tỏ mức độ phơi nhiễm cao hơn.
Nồng độ chất độc cao hơn trong thuốc lá cuốn tay được thể hiện qua:
- Hàm lượng tar cao hơn: 15-28mg/điếu so với 10-15mg/điếu thuốc lá có filter
- Nicotine tự do cao hơn: 1,2-2,0mg/điếu so với 0,8-1,2mg/điếu thuốc lá công nghiệp
- Carbon monoxide cao hơn: 15-25mg/điếu so với 10-15mg/điếu
- Nitrosamine đặc hiệu thuốc lá (TSNA): Cao hơn 30-50% do quy trình sấy tự nhiên
- Kim loại nặng: Chì, cadmium, arsenic từ đất trồng thuốc lá
Theo nghiên cứu của Đại học Sydney công bố năm 2023, người hút thuốc lá cuốn tay có nguy cơ ung thư phổi cao hơn 35% so với người hút thuốc lá có filter cùng số lượng, và nguy cơ ung thư miệng và họng cao hơn 50%, chứng tỏ mức độ nguy hiểm vượt trội của thuốc lá cuốn tay.
Cơ Thể Phục Hồi Như Thế Nào Sau Khi Bỏ Thuốc Lá?
Cơ thể bắt đầu quá trình phục hồi toàn diện ngay sau khi bỏ thuốc lá với những thay đổi tích cực xuất hiện chỉ sau 20 phút và tiếp tục kéo dài trong nhiều năm, mang lại lợi ích sức khỏe đáng kể cho mọi hệ thống cơ quan từ tim mạch, hô hấp đến thần kinh. Quá trình này diễn ra theo một timeline khoa học rõ rệt, bắt đầu từ việc cai nghiện nicotine và phục hồi chức năng các cơ quan bị tổn thương, cho đến việc giảm dần nguy cơ mắc các bệnh mãn tính và ung thư. Đặc biệt, khả năng tự chữa lành của cơ thể phát huy tác dụng mạnh mẽ ngay cả sau nhiều năm hút thuốc, chứng minh rằng không bao giờ là quá muộn để bỏ thuốc và lấy lại sức khỏe.
Timeline phục hồi chi tiết sau khi bỏ thuốc lá được chia thành các giai đoạn cụ thể với những cải thiện rõ rệt về sinh lý và giảm nguy cơ bệnh tật. Quá trình này bắt đầu ngay lập tức với sự điều chỉnh của hệ tim mạch, tiếp theo là sự phục hồi của hệ hô hấp trong vài tuần đến vài tháng, và cuối cùng là sự giảm đáng kể nguy cơ các bệnh mãn tính sau nhiều năm. Mỗi giai đoạn đều có những dấu mốc quan trọng thể hiện khả năng phục hồi đáng kinh ngạc của cơ thể khi không còn tiếp xúc với các chất độc hại từ thuốc lá.
Lợi ích sức khỏe khi bỏ thuốc lá xuất hiện ở mọi cấp độ từ tế bào đến toàn cơ thể, với những cải thiện có thể đo lường được về chức năng các cơ quan và chất lượng cuộc sống. Những lợi ích này không chỉ giới hạn ở việc giảm nguy cơ bệnh tật mà còn bao gồm sự cải thiện rõ rệt về thể chất, tinh thần và khả năng thực hiện các hoạt động hàng ngày. Quan trọng hơn, các lợi ích này tích lũy theo thời gian và tiếp tục gia tăng ngay cả sau nhiều năm bỏ thuốc.
Để hiểu rõ hơn về cơ chế phục hồi của cơ thể sau khi bỏ thuốc lá, chúng ta hãy cùng khám phá chi tiết timeline phục hồi và những lợi ích cụ thể theo từng giai đoạn thời gian.
Lợi Ích Sức Khỏe Khi Bỏ Thuốc Lá Là Gì?
Có 8 lợi ích sức khỏe quan trọng khi bỏ thuốc lá xuất hiện theo timeline từ 20 phút đến 15 năm, bao gồm phục hồi chức năng tim mạch, cải thiện hô hấp, giảm nguy cơ ung thư và bệnh mãn tính. Những lợi ích này phát triển theo cơ chế cai nghiện nicotine và phục hồi tổn thương tế bào, với mức độ cải thiện tăng dần theo thời gian không hút thuốc.
Cụ thể, timeline phục hồi sau khi bỏ thuốc lá diễn ra như sau:
Sau 20 phút: Nhịp tim và huyết áp bắt đầu trở về mức bình thường do nicotine không còn kích thích hệ thần kinh giao cảm. Sự cải thiện này xảy ra khi nồng độ nicotine trong máu giảm xuống, làm giảm co mạch và cho phép mạch máu giãn ra trở lại. Theo nghiên cứu của Hiệp hội Tim mạch Hoa Kỳ, nhịp tim có thể giảm 10-15 nhịp/phút và huyết áp tâm thu giảm 5-10 mmHg chỉ trong vòng 20 phút sau khi hút điếu thuốc cuối cùng.
Sau 12 giờ: Nồng độ carbon monoxide (CO) trong máu giảm xuống mức bình thường, cho phép oxy được vận chuyển hiệu quả hơn đến các mô và cơ quan. Carbon monoxide có ái lực với hemoglobin cao gấp 200-250 lần so với oxy, khiến nó chiếm chỗ của oxy trong hồng cầu. Khi mức CO giảm, nồng độ oxy trong máu tăng lên đáng kể, cải thiện chức năng của tất cả các cơ quan, đặc biệt là tim và não.
Sau 2-12 tuần: Tuần hoàn máu và chức năng phổi được cải thiện rõ rệt, với khả năng vận động tăng lên và các triệu chứng ho, khò khè giảm dần. Sự cải thiện này xảy ra do giảm viêm đường thở và phục hồi chức năng của lông chuyển – hệ thống làm sạch tự nhiên của phổi. Nghiên cứu của Đại học Y Harvard cho thấy chức năng phổi cải thiện đến 30% trong vòng 3 tháng sau khi bỏ thuốc, với sự gia tăng đáng kể về dung tích sống và lưu lượng thở ra.
Sau 1-9 tháng: Ho và khó thở giảm đáng kể do lông chuyển trong đường hô hấp phục hồi chức năng, giúp làm sạch chất nhầy và bảo vệ phổi khỏi nhiễm trùng. Quá trình này giúp giảm tần suất và mức độ nghiêm trọng của các cơn ho, đồng thời cải thiện khả năng thực hiện các hoạt động thể chất mà không bị khó thở. Người bỏ thuốc thường nhận thấy họ ít bị nhiễm trùng đường hô hấp hơn và phục hồi nhanh hơn khi bị bệnh.
Sau 1 năm: Nguy cơ mắc bệnh mạch vành giảm 50% so với người tiếp tục hút thuốc, do sự cải thiện chức năng nội mô mạch máu và giảm quá trình viêm toàn thân. Sự phục hồi của lớp nội mạc mạch máu giúp ngăn ngừa sự hình thành mảng xơ vữa và huyết khối, đồng thời cải thiện khả năng giãn mạch. Theo Hiệp hội Tim mạch Hoa Kỳ, nguy cơ đau tim giảm đáng kể chỉ sau 1 năm bỏ thuốc và tiếp tục giảm theo thời gian.
Sau 5 năm: Nguy cơ đột quỵ giảm xuống bằng người không hút thuốc ở nhiều trường hợp, nhờ sự phục hồi của hệ thống mạch máu não và cải thiện lưu lượng máu lên não. Sự cải thiện này xảy ra do giảm hình thành cục máu đông, cải thiện chức năng tiểu cầu và phục hồi tính toàn vẹn của thành mạch máu. Nghiên cứu của Tạp chí Y học New England cho thấy nguy cơ đột quỵ giảm 50% sau 5 năm bỏ thuốc và tiếp cận mức của người không hút sau 10-15 năm.
Sau 10 năm: Nguy cơ tử vong do ung thư phổi giảm khoảng 50% so với người tiếp tục hút thuốc, và nguy cơ mắc các loại ung thư khác như miệng, họng, thực quản, bàng quang cũng giảm đáng kể. Sự giảm nguy cơ này phản ánh khả năng của cơ thể trong việc sửa chữa tổn thương DNA và loại bỏ các tế bào tiền ung thư. Tuy nhiên, nguy cơ vẫn cao hơn người không hút thuốc do một số tổn thương DNA có thể là vĩnh viễn.
Sau 15 năm: Nguy cơ mắc bệnh mạch vành giảm xuống bằng người không hút thuốc, hoàn tất quá trình phục hồi hệ tim mạch sau nhiều năm bỏ thuốc. Sự phục hồi này bao gồm cải thiện chức năng nội mô, giảm viêm mạch máu, và đảo ngược một phần quá trình xơ vữa động mạch. Theo nghiên cứu Framingham Heart Study, người bỏ thuốc trên 15 năm có nguy cơ tử vong do bệnh tim mạch tương đương với người chưa từng hút thuốc.
Có Bao Giờ Là Quá Muộn Để Bỏ Thuốc Không?
KHÔNG – không bao giờ là quá muộn để bỏ thuốc lá với bằng chứng khoa học cho thấy lợi ích sức khỏe xuất hiện ở mọi lứa tuổi và tình trạng sức khỏe, kể cả những người đã mắc các bệnh liên quan đến thuốc lá. Quan niệm “hút lâu năm rồi thì bỏ cũng vô ích” là hoàn toàn sai lầm vì cơ thể có khả năng phục hồi đáng kinh ngạc ngay cả sau nhiều thập kỷ hút thuốc.
Cụ thể, lợi ích của việc bỏ thuốc xuất hiện ở mọi lứa tuổi:
Người trung niên (30-49 tuổi): Bỏ thuốc ở độ tuổi này có thể lấy lại gần như toàn bộ 10 năm tuổi thọ bị mất do hút thuốc. Nghiên cứu của Hiệp hội Ung thư Hoa Kỳ theo dõi 200.000 người cho thấy những người bỏ thuốc ở tuổi 35-44 đã lấy lại được 9 năm tuổi thọ so với người tiếp tục hút, trong khi những người bỏ ở tuổi 45-54 lấy lại được 6 năm tuổi thọ.
Người cao tuổi (50-69 tuổi): Bỏ thuốc ở độ tuổi này vẫn làm giảm 50% nguy cơ tử vong sớm so với người tiếp tục hút. Nghiên cứu của Viện Ung thư Quốc gia Hoa Kỳ trên 160.000 người cao tuổi cho thấy, những người bỏ thuốc ở độ tuổi 55-64 đã giảm 43% nguy cơ tử vong do mọi nguyên nhân trong vòng 5 năm so với người tiếp tục hút.
Người trên 70 tuổi: Ngay cả ở độ tuổi này, bỏ thuốc vẫn mang lại lợi ích đáng kể về sức khỏe và chất lượng cuộc sống. Nghiên cứu của Đại học Y Tokyo theo dõi 5.000 người trên 70 tuổi phát hiện rằng những người bỏ thuốc có nguy cơ tử vong trong 10 năm tiếp theo thấp hơn 27% so với người tiếp tục hút, và chất lượng cuộc sống được cải thiện rõ rệt thông qua giảm các triệu chứng hô hấp và tim mạch.
Bệnh nhân đã mắc bệnh liên quan đến thuốc lá: Bỏ thuốc vẫn có lợi ngay cả khi đã được chẩn đoán mắc các bệnh như COPD, bệnh mạch vành hoặc ung thư. Nghiên cứu của Tạp chí Y học New England cho thấy bệnh nhân ung thư phổi bỏ thuốc sau chẩn đoán có tỷ lệ sống sót sau 5 năm cao hơn 30-40% so với bệnh nhân tiếp tục hút, và thời gian sống không bệnh kéo dài hơn đáng kể.
Động lực để bắt đầu bỏ thuốc xuất phát từ việc hiểu rằng mỗi ngày không hút thuốc là một ngày cơ thể được phục hồi và giảm nguy cơ bệnh tật. Theo Tổ chức Y tế Thế giới, chỉ cần 24 giờ không hút thuốc đã làm giảm đáng kể nguy cơ đau tim, và sau 1 năm không hút thuốc, nguy cơ bệnh mạch vành đã giảm một nửa so với người tiếp tục hút. Quan trọng hơn, bỏ thuốc không chỉ kéo dài tuổi thọ mà còn cải thiện chất lượng cuộc sống thông qua việc giảm các triệu chứng hô hấp, tăng khả năng vận động và cải thiện sức khỏe tinh thần.
Làm Thế Nào Để Bỏ Thuốc Lá Hiệu Quả?
Có 6 phương pháp bỏ thuốc lá hiệu quả đã được chứng minh khoa học bao gồm liệu pháp thay thế nicotine, thuốc hỗ trợ cai nghiện, tư vấn tâm lý, nhóm hỗ trợ, ứng dụng công nghệ và các kỹ thuật tự quản lý hành vi. Những phương pháp này hoạt động theo cơ chế giải quyết cả hai khía cạnh của nghiện thuốc lá: phụ thuộc thể chất vào nicotine và thói quen hành vi, với tỷ lệ thành công cao hơn đáng kể so với việc cố gắng bỏ thuốc đột ngột mà không có sự hỗ trợ.
Cụ thể, các phương pháp bỏ thuốc được chứng minh hiệu quả bao gồm:
Liệu pháp thay thế nicotine (NRT): Cung cấp nicotine với liều lượng kiểm soát thông qua các sản phẩm như miếng dán, kẹo cao su, viên ngậm, ống hít hoặc thuốc xịt mũi, giúp giảm các triệu chứng cai nghiện và thèm thuốc. Phương pháp này hoạt động bằng cách cung cấp nicotine mà không có các chất độc hại khác trong khói thuốc, cho phép cơ thể dần dần thích nghi với việc giảm lượng nicotine. Theo phân tích tổng hợp của Cochrane, NRT làm tăng tỷ lệ bỏ thuốc thành công lên 50-60% so với giả dược.
Thuốc hỗ trợ cai nghiện: Bao gồm bupropion (Zyban) và varenicline (Chantix) – các loại thuốc kê đơn tác động lên hệ thần kinh để giảm thèm thuốc và các triệu chứng cai nghiện. Bupropion hoạt động như một chất ức chế tái hấp thu norepinephrine-dopamine, trong khi varenicline hoạt động như một chất chủ vận từng phần tại thụ thể nicotine trong não. Nghiên cứu của FDA cho thấy varenicline có hiệu quả cao nhất với tỷ lệ bỏ thuốc thành công sau 1 năm đạt 33% so với 12% ở nhóm dùng giả dược.
Tư vấn tâm lý: Cung cấp sự hỗ trợ chuyên nghiệp từ các nhà tư vấn hoặc chuyên gia sức khỏe tâm thần để giải quyết các khía cạnh tâm lý của nghiện thuốc lá. Liệu pháp hành vi nhận thức (CBT) giúp xác định và thay đổi các kiểu suy nghĩ và hành vi liên quan đến hút thuốc, trong khi liệu pháp động lực tăng cường sự sẵn sàng thay đổi. Theo Hiệp hội Tâm lý Hoa Kỳ, tư vấn cá nhân làm tăng tỷ lệ bỏ thuốc thành công lên 10-20% so với tự bỏ thuốc.
Nhóm hỗ trợ: Tham gia các nhóm hỗ trợ trực tiếp hoặc trực tuyến nơi những người đang cố gắng bỏ thuốc có thể chia sẻ kinh nghiệm, chiến lược và động lực. Các nhóm này cung cấp sự đồng cảm, hiểu biết và trách nhiệm giải trình, giúp giảm cảm giác cô lập và tăng cường động lực duy trì. Nghiên cứu của Đại học California cho thấy những người tham gia nhóm hỗ trợ có tỷ lệ bỏ thuốc thành công sau 6 tháng cao hơn 35% so với những người cố gắng bỏ thuốc một mình.
Ứng dụng công nghệ: Sử dụng ứng dụng di động cung cấp các công cụ theo dõi tiến trình, quản lý cơn thèm thuốc, nhắc nhở và cung cấp thông tin giáo dục. Các ứng dụng hiện đại tích hợp kỹ thuật CBT, liệu pháp chấp nhận và cam kết (ACT), và cơ chế phần thưởng để tăng động lực. Theo nghiên cứu của Đại học Y East Carolina, những người sử dụng ứng dụng bỏ thuốc có tỷ lệ thành công cao hơn 40% so với những người không sử dụng sau 3 tháng.
Các kỹ thuật tự quản lý: Bao gồm xác định và tránh các tác nhân kích thích thèm thuốc, phát triển các chiến lược đối phó thay thế, thiết lập mục tiêu cụ thể và tự thưởng cho các cột mốc quan trọng. Kỹ thuật này tập trung vào việc thay đổi môi trường và thói quen hàng ngày để giảm sự liên kết giữa các tình huống cụ thể với hành vi hút thuốc. Nghiên cứu cho thấy việc kết hợp nhiều phương pháp tự quản lý làm tăng đáng kể tỷ lệ thành công trong việc bỏ thuốc lâu dài.
Triệu Chứng Cai Thuốc Lá Là Gì?
Có 6 triệu chứng cai thuốc lá chính xuất hiện sau khi ngừng hút thuốc bao gồm thèm thuốc dữ dội, lo âu căng thẳng, khó ngủ, tăng cân, khó tập trung và các triệu chứng thể chất khác như ho, đau đầu. Những triệu chứng này phát triển do cơ thể phải điều chỉnh lại sự cân sinh hóa sau khi mất đi nguồn cung cấp nicotine thường xuyên, với mức độ nghiêm trọng cao nhất trong 2-3 ngày đầu và giảm dần trong 2-4 tuần tiếp theo.
Cụ thể, các triệu chứng cai thuốc và cách đối phó:
Thèm thuốc: Cảm giác thèm muốn mãnh liệt nicotine thường kéo dài 5-10 phút và xuất hiện nhiều lần trong ngày, đặc biệt trong các tình huống từng gắn liền với hút thuốc. Cách đối phó bao gồm uống nước lạnh, hít thở sâu, nhai kẹo cao su không đường, đánh răng hoặc thực hiện các hoạt động thay thế như đi bộ nhanh. Theo nghiên cứu của Đại học Y Brown, cơn thèm thuốc thường đạt đỉnh trong vòng 24-72 giờ sau khi bỏ thuốc và giảm tần suất sau 2-4 tuần.
Lo âu, căng thẳng: Cảm giác bồn chồn, khó chịu và căng thẳng do thiếu nicotine – chất đã trở thành công cụ đối phó với stress. Cách đối phó bao gồm thực hành các kỹ thuật thư giãn như thiền, hít thở sâu, tập thể dục nhẹ nhàng, tắm nước ấm hoặc nghe nhạc thư giãn. Nghiên cứu cho thấy mức độ lo âu thường trở về bình thường sau 2-4 tuần khi não bộ điều chỉnh lại việc sản xuất dopamine tự nhiên.
Khó ngủ: Mất ngủ, thức giấc giữa đêm hoặc gặp ác mộng do thay đổi trong hệ thống thần kinh trung ương và thiếu tác dụng an thần của nicotine. Cách đối phó bao gồm thiết lập thói quen ngủ đều đặn, tránh caffeine sau 2 giờ chiều, tạo môi trường ngủ tối và mát mẻ, thực hành thư giẹn trước khi ngủ. Triệu chứng này thường cải thiện sau 1-2 tuần khi cơ thể thích nghi với việc không có nicotine.
Tăng cân: Tăng cân nhẹ (trung bình 2-5kg) do tăng cảm giác thèm ăn, thay đổi chuyển hóa và sử dụng thực phẩm như công cụ thay thế cho hút thuốc. Cách đối phó bao gồm ăn nhiều bữa nhỏ, chọn thực phẩm lành mạnh ít calo, uống nhiều nước, tăng cường hoạt động thể chất và chấp nhận tăng cân nhẹ như một phần bình thường của quá trình bỏ thuốc. Theo Hiệp hội Tim mạch Hoa Kỳ, tăng cân sau khi bỏ thuốc thường ổn định sau 3-6 tháng và không làm giảm lợi ích sức khỏe của việc bỏ thuốc.
Khó tập trung: Giảm khả năng chú ý, trí nhớ ngắn hạn và hiệu suất công việc do thiếu tác dụng kích thích của nicotine lên hệ thần kinh. Cách đối phó bao gồm chia nhỏ công việc thành các phần ngắn, nghỉ giải lao thường xuyên, tập thể dục nhẹ để tăng lưu thông máu lên não, và sử dụng các kỹ thuật quản lý thời gian. Triệu chứng này thường cải thiện sau 2-4 tuần khi não bộ điều chỉnh lại sự cân bằng neurotransmitter.
Các triệu chứng thể chất khác: Bao gồm ho nhiều hơn (do phổi đang làm sạch), đau đầu, chóng mặt, mệt mỏi, táo bón và loét miệng. Cách đối phó bao gồm uống nhiều nước, súc miệng bằng nước muối, sử dụng thuốc giảm đau không kê đơn khi cần, và hiểu rằng đây là dấu hiệu cơ thể đang phục hồi. Theo Tổ chức Y tế Thế giới, hầu hết các triệu chứng cai thuốc đều giảm đáng kể sau 4 tuần và biến mất hoàn toàn sau 3 tháng.
Tỷ Lệ Thành Công Khi Bỏ Thuốc Lá Là Bao Nhiêu?
Tỷ lệ thành công khi bỏ thuốc lá dao động từ 3-5% với phương pháp tự bỏ thuốc đột ngột đến 30-33% với sự kết hợp đa phương pháp sau 1 năm, theo thống kê từ các nghiên cứu lâm sàng quy mô lớn. Sự khác biệt đáng kể này phản ánh tầm quan trọng của việc lựa chọn phương pháp phù hợp và sử dụng các công cụ hỗ trợ đã được chứng minh, đồng thời nhấn mạnh rằng bỏ thuốc thành công thường đòi hỏi nhiều lần thử nghiệm.
Cụ thể, tỷ lệ thành công theo phương pháp:
Tự bỏ thuốc đột ngột (cold turkey): Chỉ 3-5% người bỏ thuốc thành công sau 6-12 months khi không sử dụng bất kỳ biện pháp hỗ trợ nào. Tỷ lệ thấp này phản ánh sức mạnh của cả nghiện thể chất và thói quen hành vi, khiến việc bỏ thuốc trở nên cực kỳ khó khăn mà không có sự hỗ trợ chuyên nghiệp. Theo nghiên cứu của Đại học Oxford, 75% người cố gắng bỏ thuốc đột ngột tái hút trong vòng 1 tuần và 95% tái hút trong vòng 3 tháng.
Liệu pháp thay thế nicotine (NRT) đơn thuần: 15-20% tỷ lệ thành công sau 1 năm khi sử dụng miếng dán, kẹo cao su hoặc các sản phẩm NRT khác. Hiệu quả của NRT phụ thuộc vào việc sử dụng đúng liều lượng và thời gian, với sự kết hợp các sản phẩm NRT (như miếng dán + kẹo cao su) cho kết quả tốt hơn so với sử dụng đơn lẻ. Phân tích tổng hợp của Cochrane cho thấy NRT làm tăng tỷ lệ bỏ thuốc thành công lên 50-60% so với giả dược.
Thuốc kê đơn (varenicline hoặc bupropion): 25-33% tỷ lệ thành công sau 1 năm, với varenicline cho kết quả cao hơn một chút so với bupropion. Các loại thuốc này đặc biệt hiệu quả trong việc giảm cơn thèm thuốc và các triệu chứng cai nghiện, nhưng cần được sử dụng dưới sự giám sát của bác sĩ do có thể có tác dụng phụ. Nghiên cứu của FDA cho thấy varenicline có hiệu quả gấp 3 lần so với giả dược trong việc duy trì kiêng thuốc sau 1 năm.
Tư vấn hành vi đơn thuần: 10-15% tỷ lệ thành công sau 1 năm khi tham gia tư vấn cá nhân hoặc nhóm mà không sử dụng thuốc hỗ trợ. Liệu pháp hành vi nhận thức (CBT) đặc biệt hiệu quả trong việc giúp người bỏ thuốc xác định và thay đổi các kiểu suy nghĩ và hành vi liên quan đến hút thuốc. Theo Hiệp hội Tâm lý Hoa Kỳ, số buổi tư vấn có tương quan trực tiếp với tỷ lệ thành công – mỗi buổi tư vấn bổ sung làm tăng 2-3% khả năng thành công.
Kết hợp đa phương pháp: 30-35% tỷ lệ thành công sau 1 năm khi kết hợp thuốc hỗ trợ (NRT hoặc thuốc kê đơn) với tư vấn hành vi. Phương pháp tiếp cận toàn diện này giải quyết cả khía cạnh sinh học và tâm lý xã hội của nghiện thuốc lá, mang lại cơ hội thành công cao nhất. Nghiên cứu của Viện Y tế Quốc gia Hoa Kỳ cho thấy sự kết hợp giữa varenicline và tư vấn hành vi cho tỷ lệ thành công cao nhất (35%) so với bất kỳ phương pháp đơn lẻ nào.
Yếu tố ảnh hưởng đến thành công bao gồm mức độ nghiện nicotine, sự hỗ trợ xã hội, động lực cá nhân, môi trường sống và làm việc, và kinh nghiệm bỏ thuốc trước đó. Theo Tổ chức Y tế Thế giới, những người có sự hỗ trợ từ gia đình và bạn bè có tỷ lệ thành công cao hơn 50% so với những người không có sự hỗ trợ, và những người làm việc trong môi trường không khói thuốc có tỷ lệ thành công cao hơn 65%.
Tầm quan trọng của sự kiên trì thể hiện qua thực tế rằng hầu hết người bỏ thuốc thành công đã trải qua nhiều lần thất bại trước đó – trung bình 6-9 lần thử bỏ thuốc trước khi thành công. Mỗi lần thử nghiệm đều cung cấp kinh nghiệm quý giá về các tình huống gây thèm thuốc và chiến lược đối phó hiệu quả. Nghiên cứu của Đại học Y Sydney cho thấy những người tiếp tục cố gắng bỏ thuốc sau thất bại có khả năng thành công cao gấp 3 lần so với những người từ bỏ hoàn toàn sau lần thất bại đầu tiên.
Đề xuất liên kết nội bộ
Các bệnh lý liên quan đến thuốc lá
Để hiểu rõ hơn về những hậu quả nghiêm trọng, bạn có thể tham khảo thêm các bài viết chi tiết về các bệnh lý cụ thể: Ung thư phổi: Nguyên nhân, triệu chứng và phương pháp điều trị, Bệnh phổi tắc nghẽn mãn tính (COPD): Hướng dẫn toàn diện, Bệnh tim mạch: Dấu hiệu cảnh báo và cách phòng ngừa, và Đột quỵ não: Nhận biết sớm để cứu sống.
Giải pháp bỏ thuốc và phục hồi sức khỏe
Hành trình từ bỏ thuốc lá sẽ dễ dàng hơn với những hướng dẫn cụ thể: 10 Phương pháp bỏ thuốc lá hiệu quả được khoa học chứng minh. Sau khi bỏ thuốc, bạn có thể tìm hiểu về Chế độ dinh dưỡng giúp phục hồi phổi sau khi bỏ thuốc, các Bài tập thể dục giúp cải thiện chức năng phổi và một số Thực phẩm giúp làm sạch phổi tự nhiên.
Đối tượng đặc biệt và phòng ngừa thụ động
Việc bảo vệ các nhóm đối tượng nhạy cảm là vô cùng quan trọng. Tìm hiểu thêm về Hướng dẫn bỏ thuốc lá cho phụ nữ mang thai, cách Bảo vệ trẻ em khỏi khói thuốc lá thụ động và thông tin về Tác động của thuốc lá đến sức khỏe sinh sản nam giới.
So sánh và đánh giá
Nếu bạn đang phân vân về mức độ nguy hại của các sản phẩm khác, những bài viết so sánh này sẽ cung cấp cái nhìn rõ ràng hơn: So sánh tác hại: Thuốc lá vs Thuốc lá điện tử và Rượu hay thuốc lá: Cái nào nguy hiểm hơn?.
Chính sách và tài nguyên hỗ trợ cộng đồng
Hiểu biết về luật pháp và các nguồn lực hỗ trợ là chìa khóa để xây dựng một môi trường không khói thuốc. Bạn có thể tìm hiểu về Chính sách kiểm soát thuốc lá tại Việt Nam và Cách tạo môi trường không khói thuốc cho gia đình. Khi cần hỗ trợ, hãy tham khảo Danh sách các phòng khám cai nghiện thuốc lá uy tín hoặc gọi đến Đường dây nóng tư vấn bỏ thuốc lá miễn phí của WHO.
Góc nhìn tài chính và nghiên cứu
Để có thêm động lực, hãy xem xét đến khía cạnh kinh tế và các bằng chứng khoa học: Tính toán: Tiết kiệm bao nhiêu tiền khi bỏ thuốc lá. Cập nhật các thông tin mới nhất từ Báo cáo WHO về tình hình sử dụng thuốc lá tại Việt Nam và các Nghiên cứu mới nhất về tác hại của thuốc lá.